blogs Skipr
Skipr, 12 december 2019
Veel bestuurders in de zorg hebben naast hun drukke baan zitting in Raden van Toezicht van andere zorginstellingen. Wat ik echter nooit hoor is dat een actieve zorgbestuurder lid is van een cliëntenraad of een verwantenraad. Bijvoorbeeld van het van het ziekenhuis in het eigen woongebied of een zorgorganisatie waar een familielid verblijft. Wellicht spreekt deelname aan een cliëntenraad niet tot de verbeelding of heeft het geen status. Het levert ook slechts een vrijwilligersvergoeding op. Toch is het een gemiste kans.
Afgelopen zes jaar zat ik in de cliëntenraad van het Diakonessenhuis in Utrecht, Zeist en Doorn. In aanvulling op mijn jarenlange beleids- en managementervaring was dit een interessante periode, waarin ik veel heb meegemaakt en geleerd. En hopelijk heb ik ook een steentje kunnen bijdragen aan de verbetering van de zorg.
Een kwestie van perspectief
In mijn eerste zittingsperiode had de cliëntenraad te maken met een bestuurscrisis. Dit was een hectische periode, die gelukkig ver achter ons ligt. In die periode was de cliëntenraad voortdurend gericht op de vraag: heeft de bestuurscrisis invloed op de kwaliteit van de directe zorgverlening? Immers, als cliëntenraad beoordeel je een situatie niet op basis van financiële en organisatorische belangen, maar focus je voortdurend op de impact op de directe zorgverlening voor de patiënt. Dit beoordelingskader dwingt je om onafhankelijke adviezen te geven en voortdurend vragen te stellen. Het uitdagende aan het lidmaatschap van de cliëntenraad is dat je alle thema’s - van bestuurscrisis, organisatiewijzigingen en strategiebesprekingen tot kwesties rond hoofdbehandelaarschap, voeding en de fysieke bereikbaarheid - moet afstemmen op de vraag: wat betekent dit voor de huidige en toekomstige cliënten van dit ziekenhuis?
Opdracht Cliëntenraad
Als lid van de cliëntenraad is het noodzakelijk algemene visies en bestuursconcepten te vertalen naar de waarde voor de uiteenlopende groepen van cliënten. Dit doe je niet alleen op basis van eigen ervaring en inzichten, maar vooral door na te gaan hoe de organisatie zichzelf heeft vergewist van de ervaringen en wensen van de cliënten. Je leert hierdoor binnen afzienbare tijd beleids- en bestuursvraagstukken te herleiden naar de behoeften van diverse cliëntengroepen. Je hebt geen theoretische concepten nodig om de cliënt centraal te stellen. Dit is namelijk onlosmakelijk verbonden aan de opdracht van de cliëntenraad.
Voordelen voor bestuurders
Vaak hoor je dat de stem van de cliënt beter moet worden betrokken bij het beleid van organisaties in de zorg. In juni 2019 schreef Manja Bomhoff een blog met als titel: ‘Bestuurders moeten beter luisteren. Niet de cliëntenraden.’ Volgens de nieuwe Medezeggenschapswet, moeten zorginstellingen cliëntenraden helpen de wensen en meningen van cliënten te inventariseren. Manja Bomhoff pleit ervoor dat niet de cliëntenraad maar juist de organisatie zélf zich hierin moet bekwamen. De cliëntenraad moet de bestuurder en de organisatie helpen bij het raadplegen van de diverse doelgroepen. Niet andersom. Uit mijn ervaring binnen het Diakonessenhuis blijkt dat deze rolverdeling inderdaad haar vruchten afwerpt.
Hieraan wil ik nog een voorstel toevoegen. Hoe nuttig zou het zijn als bestuurders naast hun hoofdfunctie actief worden in een cliëntenraad, in plaats van zitting te nemen in een Raad van Toezicht elders. Dit heeft veel voordelen zoals:
- Een bestuurder die geen zorgachtergrond heeft ontwikkelt een waardebesef van het luisteren naar de cliënt en kan hierop in zijn/haar eigen bestuurlijke werk beter gaan sturen.
- De bestuurder vergroot de kennis van de wettelijke basis van medezeggenschap van cliënten.
- De bestuurder krijgt inzicht in wat het participeren in een cliëntenraad inhoudt.
- De bestuurder leert wat een cliëntenraad kan betekenen in de eigen organisatie.
- De bestuurder krijgt inzicht in de manier waarop de eigen organisatie zich kan bekwamen in het ophalen van de wensen en meningen van cliënten.
- En de cliëntenraad zelf leert weer van de bestuurder hoe afwegingen moeten worden gemaakt tussen de wensen van de cliënten en de continuïteit van de organisatie.
Hoe mooi zou het zijn als een ziekenhuisbestuurder kan zeggen: “Naast mijn bestuursfunctie, zit ik in een cliëntenraad. Hierdoor weet ik als geen ander hoe ik binnen mijn eigen organisatie de cliëntenraad optimaal kan betrekken als toetssteen op het vlak van kwaliteitsmaatregelen, strategische keuzes en praktische zaken zoals voeding, huisvesting en faciliteiten.”
Het lidmaatschap van een cliëntenraad biedt de bestuurder echt een ander perspectief en dit kan bijdragen aan een meer cliëntgerichte cultuur binnen de eigen organisatie en uiteindelijk aan een goede kwaliteit van zorg.
Skipr, 21 augustus 2019
Enige tijd terug schreef ik over de rol van de banken in de zorg. Ze functioneren nu als een volwaardige speler in het zorgveld, een speler waarvoor ook regels zouden moeten gelden. Afgelopen tijd heb ik mij verdiept in de rol van particuliere ondernemers in de zorg. Een actueel onderwerp, getuige onder meer de recente berichtgeving in de media over ongebruikelijk hoge winsten en het vermeende wegsluizen van zorggelden (BuurtZorg, PrivaZorg, Alliade). Mijn indruk is dat er veel wordt meegehuild met de wolven in het bos, maar dat dat er weinig zicht is op de structurele oorzaken, laat staan op manieren om misstanden aan te pakken.
In juli schreven de bewindslieden dat de hoge winstpercentages van sommige zorgaanbieders ‘maatschappelijk onacceptabel’ zijn. Het kabinet wil via wetgeving de uitkering van dividend aan aandeelhouders en eigenaren beperken. In de zorg worden (net als elders in de maatschappij) allerlei constructies gemaakt om het betalen van belasting te ontwijken. De bewindslieden schrijven dat zulke constructies nu zijn toegestaan, maar dat ze ethisch eigenlijk niet door de beugel kunnen. Wat zij niet schrijven is dat dit een tweeslachtigheid is die we in de hele maatschappij aantreffen. Het is een logisch gevolg van de ‘dubbele tong’ waarmee voortdurend wordt gesproken: aan de ene kant omarmen wij ondernemerschap en aan de andere kant willen we bovenmatige winsten en eenzijdige verrijking voorkomen. De vraag is: wat kun je doen? En – net zo belangrijk- hoe kun je tijdig signaleren dat het mis gaat?
Signalen
Om met dat laatste te beginnen: hiervoor bestaat een handige methode, heb ik ontdekt. Zelf zat ik de afgelopen maanden in de Raad van Commissarissen (RvC) van PrivaZorg. Ik wilde mijn jarenlange ervaring inzetten voor een belangrijke publieke sector. Ook probeerde ik meer zicht krijgen op het functioneren van private financiering in de zorg (“interne bank”). En ik deed samen met andere nieuwe toezichthouders een poging om de bestuurlijke besluitvorming ‘governance-proof’ te maken. Ik ontdekte dat er een handige indicator is voor een bovenmatige focus op geld. Wanneer - ook buiten het seizoen van het jaarrekeningsritueel om - veel financiële experts bezig zijn, kun je vermoeden dat het leveren van adequate zorg niet het hoofdmotief is van de bedrijfsvoering (zie ook: blog).
Een andere indicator voor het tijdig signaleren van een te grote focus op winstmarges kan zijn de jaarlijkse kosten van de ‘financiële dienstverlening’, ook wel ‘beheerskosten’ genoemd. Als die buitenproportioneel zijn, is dat een teken dat je alert moet zijn op constructies die ertoe leiden dat niet alle revenuen naar de zorg terugvloeien.
Versterk de rol van Raden van Toezicht
De genoemde indicatoren zijn in te zetten voor het tijdig signaleren van oneigenlijke bestedingen van publieke middelen. Maar wat kunnen we doen om het tegen te gaan? Mijn stelling is dat toezicht op afstand, door De Nationale Zorgautoriteit (NZa), de Inspectie Gezondheidszorg en Jeugd (IGJ) of de Belastingdienst, uiteindelijk (te) weinig soelaas biedt. De omvang van het probleem is eenvoudigweg te groot. De marktwerking is jarenlang gepropageerd en overal in de zorg tiert het ondernemerschap welig. Voor landelijke toezichthouders is er geen beginnen aan om tegenspel te bieden aan alle financiële inventiviteit die rond de zorg wordt gemobiliseerd. Het is essentieel om de interne toezichthouders van zorginstellingen in positie te brengen. Dit is met name van belang voor die organisaties die zich kenmerken door een bestuurlijke driehoek van aandeelhouders, directie en RvT/RvC. Binnen een dergelijke constellatie moet de RvT/RvC goed worden toegerust én aanspreekbaar worden gemaakt op de financiële mores in de onderneming. Hiervoor zijn spelregels nodig, zoals:
- De RvT/RvC krijgt de bevoegdheid om mede de inrichting van de governance-structuur van de gehele onderneming te bepalen. In de Governancecode Zorg, 2017 is dit (waar sprake is van een bestuurlijke driehoek) voorbehouden aan de aandeelhoudersvergadering (AvA).
- De AvA legt verantwoording af over haar beleid, de strategie van de onderneming en de besteding van winsten gerelateerd aan de maatschappelijke doelstellingen.
- Er moet altijd een geconsolideerde jaarrekening (WTZ-i en de daaraan gelieerde niet-WTZ-i vennootschappen) worden opgesteld. Interne financieringsstromen/transacties worden hierdoor inzichtelijk.
- De WNT-normering moet integraal (op de gehele zorgonderneming) worden toegepast.
- De Ondernemingsraad en de Cliëntenraad vullen hun wettelijke medezeggenschapsrol in over de gehele onderneming (WTZ-i en niet WTZ-i). Beide organen kunnen een belangrijke waakhondfunctie vervullen.
- De IGJ stelt zich op als bondgenoot van de RvT/RVC. Beiden staan immers voor hetzelfde: toezicht op de kwaliteit van zorg en op een integere en verantwoorde besteding van publieke middelen. De IGJ spreekt tijdens haar bezoeken in beginsel afzonderlijk met de RvT/RvC.
Als de bewindslieden oprecht zijn in hun opvatting dat winst maken geen doel op zich mag zijn voor zorginstellingen, dan is alleen maar het opstellen van spelregels voor de dividenduitkering aan aandeelhouders “Kurieren am Symptom” . Het structureel verbeteren en waarderen van de rol van de Raden van Toezicht/Raden van Commissarissen zal meer effect sorteren.

Skipr, 15 maart 2019
Er is veel geschreven over de (gereguleerde) marktwerking in de zorg. Mijn indruk is dat discussies blijven hangen bij het stellen van vragen als heeft het marktsysteem de kosten oneigenlijk vergroot, heeft iedereen gelijke rechten op goede zorg en is het maken van winsten met premiegelden gerechtvaardigd?
Eenduidige antwoorden zijn er niet. De effecten van de marktwerking op de inhoud, de kwaliteit en de gelijke toegankelijkheid van zorg blijven onderbelicht. Het is leerzaam om af en toe een uitstap te maken naar een ander werkveld, bijvoorbeeld de wereld van de kunst.
De 'good guys'
Afgelopen zomer mocht ik een boek redigeren over het management van culturele organisaties. Een publicatie die hierin wordt besproken is het boek ‘Arts administration’ van John Pick en Malcolm Anderton uit 1980. De analyse in deze publicatie is één op één te vertalen naar het bestuur in de zorg. De rode draad is de tegenstelling tussen kunstmanagers (managers van de inhoud) en bureaucraten (managers van de faciliteiten en randvoorwaarden). Een goede kunstmanager kenmerkt zich door een diepgaande kennis van en betrokkenheid bij kunst. De kunstmanagers zijn de ‘good guys’ en de bureaucraten de ‘bad guys’.
Volgens de auteurs werken de ‘good guys’ altijd in dezelfde volgorde:
- Ze vertrekken vanuit een grote kennis van en een persoonlijk commitment met een kunstvorm, kunststroming of kunstdiscipline.
- Ze leggen een rijk begrip van de cultuurgeschiedenis aan de dag, van het bewustzijn en van de sociale omstandigheden van allerlei mogelijk publieksgroepen.
- Ze hebben de vaardigheid om het best mogelijke esthetische contract met het publiek te sluiten, gebruikmakend van alle wettelijke toegestane mogelijkheden.
De auteurs verwijzen naar de bekende allegorie van het goede en slechte bestuur van de schilder Lorenzetti, een fresco uit 1339 dat in het Palazzo Pubblico in Siena hangt. Je ziet een goed bestuur met deugden als bezonnenheid, grootmoedigheid, rechtvaardigheid en een bloeiende stad, en een slecht bestuur gekenmerkt door onder andere overmoedigheid, verdeeldheid en hebzucht met als resultaat: een vervallen stad. De ‘goede’ bestuurder begint altijd bij stap 1. Volgens de auteurs begint de ‘slechte’ bestuurder bij stap 3 en verliest zich in cijfers en streefwaarden.
Verkeerde focus
Wanneer we deze analyse toepassen op het bestuur van de zorgsector, is de conclusie dat er sprake is van een groot aantal partijen die onderling verschillen in de richting die zij volgen bij het uitoefenen van hun invloed. Zo is er sinds een aantal decennia vanuit het landelijk bestuur sprake van een sterke focus op het beheersen van de vraag en kostenmatiging. De zorgaanbieders krijgen van uiteenlopende partijen – zorgverzekeraars, gemeenten, banken – de opdracht om zo doelmatig mogelijk de zorg in te richten. De belangen van al deze partijen zijn bovendien verdeeld. Banken eisen een hoge productie van intramurale instellingen (leningen moeten worden terugbetaald), verzekeraars zijn gebaat bij zo goedkoop mogelijke zorgcontracten (liefst extramuraal) en de landelijke overheid houdt het macrobudget in de gaten.
Dit heeft weer invloed op de focus van het bestuur van de zorgaanbieder: raden van toezicht en raden van bestuur zijn vaak beter op de hoogte van hun financiële situatie dan van de cultuur binnen de organisatie, van hetgeen de professionals nodig hebben en hoe het publiek de zorg ervaart. Dit laatste wordt wel geprobeerd, maar er is een wildgroei aan keurmerken en indexen waar weinig betekenis meer aan valt te geven. Het publiek heeft bovendien geen inzicht in hoe de prijzen van behandelingen tot stand komen. De ondoorzichtigheid van het zorgstelsel als geheel is zo groot dat wij moeten vrezen dat de focus op cijfers en winsten leidt tot verval.
Ethisch contract
Ik zou ervoor willen pleiten dat zorgbestuurders zich laten leiden door een denkbeeldig ethisch contract met het publiek. Aan dat contract dienen waarden ten grondslag te liggen die het publiek vraagt: gelijke toegankelijkheid, zinvolle zorg en maximaal mogelijke kwaliteit. Aan de basis van het contract zou een goed inzicht in publieksgroepen moeten liggen. Het liefst op regionaal niveau, omdat op dit niveau de vraag naar noodzakelijke en zinnige zorg zich het duidelijkst manifesteert (belangrijk voor de uitvoering van stap 2) .
Om te weten waaraan goede bestuurders moeten voldoen hoeven wij niet terug naar de veertiende eeuw, de periode van het fresco van Lorenzetti. Het gaat om bestuurders met een grote kennis van en persoonlijk commitment met de zorg (stap 1), bestuurders die de geschiedenis van het zorgbestel kennen en de ontwikkelingen in de behoeften van cliënten/patiënten (stap 2). Tot slot zijn het bestuurders die weten hoe de vraag naar en het aanbod van zinnige zorg samen te brengen zijn vanuit een duidelijke normatief geladen visie (stap 3).
Boeiend welke inzichten de wereld van de kunst ons kan geven.
Skipr, 13 november 2018
In de chaotische situatie rond het faillissement van MC Slotervaart en MC IJsselmeerziekenhuizen was het niet meer duidelijk wie handelingsbevoegd was. Ik stel voor om zorgverzekeraars te verplichten om een dergelijke situatie bij de inspectie te melden als calamiteit.
Calamiteiten moeten al sinds 2005 onverwijld worden gemeld bij de Inspectie voor de Gezondheidszorg, nu de Inspectie Gezondheid en Jeugd. Op de site van de IGJ staat de volgende definitie: Een calamiteit is een niet-beoogde of onverwachte gebeurtenis, die betrekking heeft op de kwaliteit van de zorg en die tot de dood van of een ernstig schadelijk gevolg voor een cliënt heeft geleid. Wanneer een calamiteit ten onrechte niet wordt gemeld en de IGJ dat ontdekt, kan zij een bestuurlijke boete opleggen.
Faillisementen
Afgelopen weken ontstond er behoorlijke chaos rond de abrupte faillissementen van het MC Slotervaart en de IJsselmeerziekenhuizen. Met spoed moest er voor patiënten een nieuw onderkomen worden gezocht. Chronische patiënten die voor lange periode afspraken hebben, raakten behoorlijk in onzekerheid. Deze chaos valt wat mij betreft onder het eerste gedeelte van de definitie: een niet-beoogde of onverwachte situatie. Wat betreft de schade die is opgelopen kunnen wij in ieder geval constateren dat de cliënten die afhankelijk zijn van deze ziekenhuizen in een zeer onzekere situatie verkeren. Uit de media vernemen wij de schrijnende verhalen dat artsen en cliënten zelf achter vervangende zorgverleners aan moesten. Behandelingen die te laat worden ingezet en stress zijn niet gunstig voor het herstelproces. Of de chaos daadwerkelijk heeft geleid tot een ernstig schadelijk gevolg voor de betrokken patiënten: laten we hopen van niet.
Raad en daad
De betrokken verzekeraar Zilveren Kruis gebruikt als pay-off: Raad en Daad. Met deze slagzin zou je er toch vanuit kunnen gaan dat de verzekeraar de ‘gedupeerde patiënten’ helpt bij het vinden van een andere zorgverlener. Dit is overigens ook een wettelijke verplichting. Niets is minder waar. Wie op de site van Zilveren Kruis de rubriek ‘veel gestelde vragen’ raadpleegt kan over het faillissement van de ziekenhuizen het volgende lezen:
“Een ander ziekenhuis in de regio gaat de zorg overnemen. Het MC Slotervaart óf het ziekenhuis dat uw behandeling overneemt, neemt contact met u op.” (7 van de 14 antwoorden)
“De situatie waarin het Slotervaart verkeert bleek vele malen slechter dan gedacht. Leveranciers kwamen hun apparatuur ophalen nadat het faillissement was uitgesproken en het ingehuurde zelfstandige personeel en de uitzendkrachten bleven thuis. Bij het Slotervaart ging dat om ongeveer de helft van alle werknemers. Dat is een ongelofelijk hoog aantal. De kwaliteit van zorg kwam zodoende acuut onder druk. Dat heeft de curator doen besluiten om de patiënten die opgenomen waren door de artsen te laten verplaatsen.”
De vragen die deze antwoorden oproepen zijn:
• was er sprake van onverantwoorde zorg voorafgaand aan het faillissement?
• wat is de oorzaak van de ontstane chaotische situatie?
• waarom is er niet meteen vervangende zorg geregeld, of anders gezegd: wat betekent ‘Raad en Daad’?
Verzekeraar verplichten om te melden
De wettelijke verplichting om calamiteiten te melden geldt voor zorgaanbieders. Omdat in deze chaotische situatie niet meer duidelijk was wie handelingsbevoegd was, was ook niet duidelijk wie moest melden. En daar wij in een stelsel van gereguleerde marktwerking zitten, kan deze situatie zich ook in de toekomst nog een keer voor doen. Daarom is mijn voorstel om de meldingsplicht die staat in de Wkkgz en die geldt voor de zorgaanbieders, ook op te nemen in de Zorgverzekeringswet. Het gaat dan om een bepaling die stelt dat wanneer een zorgverzekeraar de continuïteit van zorg voor haar verzekerden niet meer kan garanderen, zij dit onverwijld meldt bij de IGJ en de NZa.
Daarnaast is het wellicht een idee om de methode die meestal wordt gebruikt bij calamiteitenonderzoeken bij zorgaanbieders (PRISMA of SIRE) ook hier toe te passen. Dit om helder te krijgen wat er eigenlijk de afgelopen weken is gebeurd. Volgens de regels van de IGJ moet in het kader van een calamiteitenonderzoek een analyse worden uitgevoerd om de basisoorzaken van de ontstane gebeurtenis vast te stellen. Dit dient plaats te vinden onder leiding van een onafhankelijk voorzitter. In lijn met het beleid van de IGJ kunnen de uitkomsten dan zoveel mogelijk openbaar worden gemaakt zodat iedereen en ook de Tweede Kamer daarvan kan kennis nemen. Hopelijk leiden de uitkomsten van het onderzoek ertoe dat cliënten die afhankelijk zijn van ziekenhuizen die er ook niet goed voor staan, erop kunnen vertrouwen dat de continuïteit van zorg altijd gegarandeerd blijft.

Skipr, 8 mei 2018
Het artikel in de Volkskrant van 19 april met de opwindende titel ‘Deze artsen voeren een revolutie aan’ laat mij niet los. Het is zeker een mooi voorbeeld van hoe intensieve samenwerking tussen huisartsen en medisch specialisten de kwaliteit voor de patiënt kan verhogen en tegelijkertijd de zorgkosten verlaagt. Ab Klink, bestuurder van VGZ, wordt als een van de geestelijke vaders van het plan genoemd. Maar het is niet revolutionair, zoals door de Volkskrant wordt gesuggereerd.
Er zijn in de loop der jaren in het hele land al vele pilots uitgevoerd op het vlak van substitutie tussen de tweede en de eerste lijn. Zo liepen er begin jaren ’90 al ‘revolutionaire’ projecten in onder meer Maastricht. Het ging hier om de invoering van de consultfunctie cardioloog-huisarts, waarbij de cardioloog samen met de huisarts spreekuur hield in een aantal huisartsenpraktijken. Het project leidde tot hogere kwaliteit, want de cardioloog en de huisarts spraken samen de patiënt, minder ziekenhuisbezoek voor de patiënt en gedegen kennisuitwisseling tussen cardioloog en huisarts.
Een aantal landelijke organisaties hoopte dit en andere goede voorbeelden uit te kunnen rollen, met als inzet: hogere kwaliteit en lagere premies. VGZ (!) steunde dit initiatief. Landelijk zaten de partijen echter niet op één lijn (lokaal wel!) en het plan om goede voorbeelden landelijk uit te rollen werd gestopt. Reden was dat partijen niet dezelfde inhoudelijke en financiële belangen hadden. Ook was de Rijksoverheid al teruggetreden.
Samenwerking niet vanzelfsprekend?
Waarom goede samenwerkingstrajecten in de zorg de afgelopen decennia niet gebruikelijk zijn, heeft volgens mij te maken met de ondoorzichtige en complexe financiering van de zorg, concurrerende zorgaanbieders, de sterke positie van zorgverzekeraars en vooral met een Rijksoverheid die geen overzicht heeft en weinig regie uitvoert over de samenwerking in de zorg.
Sinds de invoering van de marktwerking is de overheid de regie langzamerhand kwijtgeraakt. In plaats daarvan probeert zij de transparantie, die geldt als noodzakelijke voorwaarde voor marktwerking gestalte te geven door steeds weer nieuw geld te steken in de ontwikkeling van kwaliteitsindicatoren. Dit gebeurt overigens zonder de uitwerking van bestaande kwaliteitsstelsels gedegen te evalueren en te verbeteren. Het gevolg hiervan is vooral een wildgroei aan kwaliteitsindexen en -keurmerken, niet een vergroting van de transparantie.
De innovaties van het Beatrixziekenhuis
Waarom worden de mooie samenwerkingsprojecten tussen het Beatrixziekenhuis en de huisartsen nu wel omarmd en door VGZ gefinancierd? Na wat speurwerk vallen mij twee punten op:
- Het ziekenhuis maakt onderdeel uit van een grotere organisatie, de Rivas Zorggroep, die onder meer ziekenhuiszorg, thuiszorg, revalidatie en ouderenzorg bied. De risico’s zijn dus wellicht meer gespreid dan bij andere ziekenhuizen.
- De Rivas Zorggroep biedt een voordeelpas voor korting op de zorgverzekering VGZ. Er is dus sprake van een andere relatie tussen een zorgverzekeraar en een zorginstelling dan gebruikelijk.
Vragen die dit alles oproept zijn:
- Wanneer de ziekenhuisproductie in het huidige stelsel daalt – VGZ denkt dat een kwart van de zorg in ziekenhuizen efficiënter en goedkoper kan – komt de financiering van vaste lasten en het aflossen van de hoge leningen in de knel. Wie betaalt dit?
- Hoe staat de NZa tegenover de samenwerking tussen de Rivas Zorggroep en VGZ? Hoe verhoudt deze bijzondere samenwerking zich tot de spelregels van de markt? Valt dit onder verticale integratie?
- Ab Klink was vanaf 2007 tot 2010 minister van VWS. Nu is hij bestuurder bij VGZ. De initiatiefnemers van het Beatrixziekenhuis zeggen dat het huidige stelsel verkeerde prikkels heeft. Vele partijen wijzen al sinds de invoering op de gevolgen van de productieverhogende DBC-systematiek. Ook wordt er al jaren voor gewaarschuwd dat concurrentie belemmerend werkt voor samenwerking en ketenafspraken tussen de verschillende zorgprofessionals. Hoe kijken de huidige ministers hier tegenaan?
Marktwerking leidt niet tot efficiency
De initiatieven van de artsen van het Beatrixziekenhuis zijn prima en zeer gewenst. Wie de jaarstukken van de Rivas Zorggroep bestudeert, ziet dat ook deze zorgaanbieder kampt met uitgevoerde DBC’s die nog vergoed moeten worden en leningen die dit moeten voorfinancieren. Kunnen ook andere ziekenhuizen binnen het huidige financieringsstelsel minder belastende systemen voor de patiënt invoeren? Dit betekent namelijk dat de productie van het ziekenhuis daalt, en de basis om leningen terug te betalen smaller wordt.
Is het niet raadzaam de huidige belemmeringen voor samenwerking tussen de verschillende disciplines te onderzoeken en weg te nemen? Alle premiebetalers hebben immers recht op zorg die gebaseerd is op een goede en professionele wederzijdse afstemming tussen huisartsen en medisch specialisten. Uit het artikel in de Volkskrant blijkt in ieder geval dat de marktwerking niet vanzelf leidt tot efficiency. Klinks oproep bewijst dat deuren tussen zorgverleners al een groot aantal jaren op slot zitten.

Skipr, 16 april 2018
Op maandag 9 april sloeg ik de Volkskrant open: Kabinet neemt regie terug over zorgkosten. “Is het nu gedaan met de marktwerking?”, dacht ik.
Daar ging het bericht niet over. Het probleem is dat het Zorginstituut Nederland (ZIN) bij de ontwikkeling van de kwaliteitsstandaarden voor de verpleeghuissector de financiers niet had betrokken. De kosten van de uitwerking van de nieuwe standaarden blijken nu een groot probleem te zijn.
Sinds medio jaren negentig werden de eerste terugtredende bewegingen van de overheid concreet. Kwaliteitsstandaarden werden in principe door de drie zorgmarktpartijen opgesteld: aanbieders van zorg, patiëntenorganisaties en financiers. Afhankelijk van de sector wordt onder financiers verstaan: zorgverzekeraars, zorgkantoren en/of gemeenten. Het Zorginstituut organiseert sinds 2014 de ontwikkeling van zorgstandaarden door betrokken partijen en registreert deze.
Vragen
Vragen die het bericht oproept, zijn: waarom waren de financiers niet betrokken? Waarom heeft de overheid haar rol niet gepakt als toezichthouder van het speelveld van de zorgmarkt? Hierin heeft overigens de Nederlandse Zorgautoriteit (NZa) een wettelijke taak. De NZa stelt zich tot doel om toegankelijke, betaalbare en goede gezondheidszorg voor iedereen te bevorderen. Had ook dit instituut geen rol in het bewaken dat alle marktpartijen aan tafel zaten? En zijn de kwaliteitsstandaarden ‘over de top’? Gaat het om meer zorg dan waar ouderen in een beschaafd land recht op hebben? Welke standaarden zijn niet te financieren of is aan elke verpleeghuisbewoner een personal hardloop coach en sauna met bubbelbad toegezegd?
En: klopt het eigenlijk wel dat de financiers niet betrokken waren? Op de website van het ZIN valt te lezen dat de zorgkantoren in de stuurgroep Kwaliteitskader Verpleeghuiszorg waren vertegenwoordigd. Ook is in 2016 een consultatiedocument aangeboden aan Zorgverzekeraars Nederland. Dus hoe zit dat nu eigenlijk?
Wrange aanleiding
De aanleiding om de regie over zorgkosten terug te nemen is wel een beetje wrang. Verpleeghuissector en patiëntenorganisaties hebben te ‘hoge’ kwaliteitsstandaarden vastgesteld. Er zijn betere redenen te noemen om de regie over de zorgkosten terug te nemen en dan niet alleen over de kosten van de verpleeghuizen. Die redenen zijn:
- De ondoorzichtige en complexe financiering van de zorg. Hierdoor is niet te achterhalen wat de belangrijkste oorzaken zijn van de kostenstijgingen. Want voor de zorg geldt niet altijd: gedeclareerd = geconsumeerd. De ondoorzichtigheid is zo groot dat we misschien wel in dezelfde luchtbel terechtkomen als de financiële sector indertijd. Wat in de bankensector is gebeurd is ook aan de orde in de zorg: complexe financiële systemen kunnen leiden tot afwenteling van kosten en risico’s.
- Het feit dat in de zorg geen sprake kan zijn van marktwerking omdat niet voldaan kan worden aan elementaire marktprincipes zoals 1) via prijzen streven naar evenwicht tussen vraag en aanbod 2) vrije toegang tot de markt 3) iedereen die over dezelfde informatie beschikt en 4) geen ingrijpen door een derde partij.
Vrije markt versus gereguleerde markt
Nu is er voor de zorgsector gekozen voor gereguleerde marktwerking. Verstaan alle beleidsmakers en bestuurders in de zorg hetzelfde onder gereguleerd? Volgens mij valt onder gereguleerd in ieder geval niet dat de overheid meteen de regie overneemt wanneer de veldpartijen ’te dure’ kwaliteitsstandaarden hebben afgesproken. Dit getuigt van weinig vertrouwen in de spelers in de zorgmarkt. Mijn idee zou zijn eerst met betrokkenen om de tafel te gaan zitten en te bespreken waar de verwachtingen ten onrechte te hoog zijn uitgevallen.
Is het overigens niet beter om, voordat er weer wordt gesproken over ongewenste kostenstijging van de verpleeghuiszorg, eerst het totale financieringsstelsel en de uitvoering van gereguleerde marktwerking onder de loep te nemen? Dit kan door terug te keren naar de uitgangspunten die aan de gereguleerde marktwerking ten grondslag lagen. En meer specifiek door:
- Na te gaan wat de politiek met marktwerking hoopte te bereiken.
- Te onderzoeken hoe de verantwoordelijkheden waren vastgelegd in de tijd dat gereguleerde marktwerking werd ingevoerd.
- Helder te definiëren wat onder gereguleerd wordt verstaan. Waar liggen de vrijheden van de markt en waar eindigen die?
- De rollen van de zelfstandige bestuursorganen NZa en ZIN te verhelderen,
- Een vergelijking te maken tussen de inhoud van de declaraties van de zorgaanbieders en de feitelijke consumptie van de burger. Waar gaan de premiegelden (Zvw en Wlz) precies naar toe? Dit om juiste informatie te verzamelen over de feitelijke oorzaken van de kostenstijging in de zorg.
Het gedoe rond de financiering van de kwaliteitsstandaarden, toont aan dat het speelveld van de zorgmarkt inadequaat functioneert. Het lijkt er op alsof de scheidsrechter te lang in de kleedkamer heeft gezeten.
Skipr, 29 januari 2018
In het voorjaar van 2017 bracht de Nederlandse Vereniging van Banken (NVB) een interessante notitie uit over de financiering van de zorg. Hierin staat dat banken in de zorg ruim 20 miljard euro aan leningen hebben uitstaan. En in het novembernummer van Arts en Auto las ik dat van de bedrijven die op de zorgmarkt actief zijn, de banken qua winstmarge relatief gezien het meest verdienen aan de zorg.
In het rapport van de NVB wordt de inrichting van het zorgveld als volgt weergegeven:
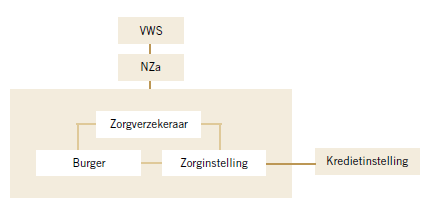
De banken staan buiten het eigenlijke speelveld van de zorg. De vraag is of dit terecht is. Banken konden vroeger leningen onbezorgd verstrekken in de wetenschap dat de kosten van zorginstellingen werden vergoed door de collectieve systematiek van verzekeringen en AWBZ.
Vanaf 2006 is sprake van prestatiebekostiging en vergoeden de verzekeraars pas achteraf volledig de integrale kostprijzen. Hierdoor is de liquiditeitspositie van zorginstellingen ten opzichte van tien jaar geleden drastisch veranderd. De zorgaanbieders krijgen wel voorschotten, maar dat is vaak niet voldoende om een goede liquiditeitspositie te handhaven. Dus rest de zorgaanbieders niets anders dan het geld dat ze nog moeten ontvangen van de zorgverzekeraars te lenen bij de bank, uiteraard tegen betaling van rente. Door deze ‘financiële wachttijd’ lekt veel premiegeld weg naar de banken. Daarnaast is een groot aantal zorginstellingen bij de banken onder ‘bijzonder beheer’ komen te staan, wat een eufemisme is voor verscherpt financieel toezicht.
Bank als beleidsbeïnvloeder
De banken zijn feitelijk als vierde speler tot het speelveld van de zorg toegetreden. Ze verstrekken leningen, oefenen toezicht uit, hebben wensen en stellen eisen. En bovendien is er door de banken een criterium bij gekomen waardoor actoren in de zorg zich laten leiden: niet alleen moet de zorg voldoen aan eisen van kwaliteit en doelmatigheid, ook geldt voor veel zorginstellingen de focus op de eis van rentabiliteit. Immers, de leningen moeten wel tijdig en met rente worden terugbetaald. Door deze ontwikkeling oefenen de banken een steeds grotere invloed uit op de bedrijfsvoering van zorginstellingen. En hoe meer leningen worden verstrekt en hoe meer instellingen onder ‘bijzonder beheer’ komen te staan, hoe groter die invloed wordt.
Waar kijken de banken naar als ze erop toezien of het geleende geld wel terugkomt? Uiteraard in de eerste plaats naar de cashflow en solvabiliteit van een zorginstelling. Maar al snel reikt hun interesse verder. Banken kijken tegenwoordig naar de bedrijfseconomische ratio’s, de strategische keuzes die zorginstellingen maken en zelfs naar de geloofspapieren van de managers en de toezichthouders die worden benoemd. Ik citeer een uitspraak van Annerie Vreugdehil van de ING tijdens een Executive Seminar in 2014 over de rol van haar bank in de zorg: “We kijken naar een groot aantal zaken. Hoe zijn de overlevingskansen op de lange termijn, is er overcapaciteit, wat is de strategische positie, hoe ziet het toekomstperspectief er uit? We kijken ook naar de kwaliteit van het leiderschap bij het management en bestuur. Hoe gaan ze om met de veranderingen, zijn ze daadkrachtig genoeg?”
Het moge duidelijk zijn dat zodra het ‘bijzonder beheer’ wat langer duurt (bijvoorbeeld bij grote zorginstellingen met een veelheid aan doelgroepen, uitvoeringslocaties en financiers), de greep van de bank sterker wordt. Een knappe bestuurder die onder de druk van verplichte financiële rapportages, verbeterplannen en voortgangsgesprekken nog de cliënt en zijn noden centraal weet te houden.
Wetten
Voor het toezicht op zorgverzekeraars gelden een aantal wetten zoals de Zorgverzekeringswet (Zvw), de Wet marktordening gezondheidszorg (Wmg) en ook de Wet op het financieel toezicht (Wft). Verzekeraars moeten zich behoedzaam binnen het zorgveld bewegen en hun keuzes gedegen verantwoorden.
Het feit dat de banken actief hun invloed doen gelden op het zorgveld, roept de vraag op hoe de NZa kijkt naar de rolvervulling door de banken binnen de zorgsector. Sporen de doelen die de banken nastreven met de missie van zorginstellingen? Komen de eisen op het vlak van rentabiliteit niet in conflict met zorginhoudelijke keuzes? En is de voorkeur voor bestuurders die ‘in control zijn’ voldoende in overeenstemming met de behoefte aan inhoudelijk betrokken en kritische managers en toezichthouders? Wie ziet toe op de banken in hun hoedanigheid als zorgfinancier?
Maatschappelijk verantwoord
Volgens mij zou het van tweeën één moeten zijn: ofwel banken worden beschouwd als actoren binnen het zorgveld en moeten zich net zo maatschappelijk verantwoord gedragen als verzekeraars. Ofwel de banken blijven buiten dit veld en zorginstellingen lenen het geld dat ze nodig hebben elders, bijvoorbeeld bij de zorgverzekeraars of bij een landelijk fonds. Een keuze om banken buiten de bedrijfsvoering van het zorgveld te houden betekent dat voorkomen wordt dat premiegeld ‘weglekt’ en dat de prestaties van zorginstellingen en hun bestuurders steeds meer op basis van de haalbaarheid van bedrijfsplannen, rendementsprognoses en current ratio’s beoordeeld worden.
Skipr, 14 juni 2016
Een aantal weken geleden kondigde minister Schippers aan dat calamiteitenrapporten openbaar moeten worden gemaakt. Vier redenen waarom dat niet nodig is.
Op 24 april 2016 stond op Skipr.nl Inspectie weet niet hoeveel calamiteiten gemeld worden. Uit een NOS-enquête bleken het er 990 te zijn, uitsluitend meldingen door ziekenhuizen. Inspecteur-generaal Van Diemen gaf als reden voor het niet-verstrekken van de gegevens, dat ze vreesde dat wanneer onjuiste informatie naar buiten zou gaan, ziekenhuizen niet meer bereid zijn te melden.
Koerswijziging
Het is opmerkelijk dat zes weken later de minister een pleidooi houdt voor het openbaar maken van calamiteiten. De minister wil dat de rapporten op het internet worden geplaatst. Tegelijkertijd meldt zij dat artsen meteen geschorst moeten kunnen worden. Ook wil de minister de definitie van een calamiteit herzien. Want, zo stelt ze, niet alle calamiteiten worden gemeld omdat de definitie niet duidelijk is.
In deze discussie lopen veel zaken door elkaar heen. De rode lijn is duidelijk: als niet wordt gemeld waar dit wel zou moeten, kunnen zorginstellingen niet van elkaar leren. De vraag is nu: wordt dit probleem opgelost wanneer de calamiteitenrapporten openbaar worden gemaakt?
Calamiteiten moeten al sinds 2005 onverwijld worden gemeld. Als een calamiteit ten onrechte niet wordt gemeld en de IGZ dat ontdekt, kan zij een bestuurlijke boete opleggen. Interessante informatie zou zijn het aantal keren dat er sprake was van een bestuurlijke boete en er dus ten onrechte niet werd gemeld. En, of het niet melden inderdaad te maken had met een onjuiste interpretatie van de definitie.
Leren kunnen we nu ook al
Aan de wettelijke verplichting om te melden zijn heldere eisen gekoppeld. Er moet een gedegen oorzakenanalyse worden uitgevoerd en er moeten maatregelen worden genomen om herhaling te voorkomen. In 2013 registreerde de IGZ 1.500 meldingen in de specialistische somatische zorg (bron IGZ). Deze meldingen kunnen dus op geaggregeerd niveau worden geanalyseerd om na te gaan welke basisoorzaken aan de calamiteiten ten grondslag lagen. Wanneer dat op dit moment niet gestructureerd gebeurt, waarom zou dat dan straks beter gaan? Pas als deze analyses worden uitgevoerd en de opbrengsten binnen de diverse zorgsectoren bekend zijn gemaakt, kan serieus worden beoordeeld of er door instellingen inderdaad niet wordt geleerd van ‘fouten’ van anderen.
Conceptuele verwarring
Minister Schippers lijkt twee zaken door elkaar te halen: disfunctionerende artsen en calamiteiten. Door in één adem de termen ‘’calamiteit’’ en ‘’schorsen”’ te gebruiken, lijkt de minister te doelen op disfunctionerende artsen. Het feit dat een arts disfunctioneert kan een oorzaak zijn van een calamiteit. Dat hoeft echter niet, integendeel. Meestal heeft een calamiteit meerdere oorzaken. Bij analyses van calamiteiten gaat het juist niet om de schuldvraag, in tegenstelling tot straf- en tuchtrecht. Jammer dat minister en IGZ hier niet op teruggrijpen in de discussie.
Verkeerde focus
De Leidraad Meldingen van de IGZ is in alle opzichten heel bruikbaar. De verantwoordelijkheid om onderzoek te doen, alle betrokkenen te horen en aantoonbare verbetermaatregelen te nemen, ligt bij de zorginstelling. De uitkomsten worden voorgelegd aan de IGZ. Ik denk dat degenen die bij deze heldere en veilige beleidslijn nog niet wilden melden bij openbaarmaking weinig reden zullen zien om dat wel te doen. Waar de focus eerst lag bij oplossingen en bij de processen in de zorg, dreigt die nu te komen bij blaming en shaming. Voor de media zullen de rapporten die openbaar worden een welkome bron van nieuws zijn. Maar komt er straks nog iets terecht van structurele verbeterprocessen?
Het vertrouwen van de burger
Waar gewerkt wordt, worden fouten gemaakt. Weinig organisaties vinden het prettig om open voor fouten uit te komen. Er staat veel op het spel: prestige en het vertrouwen van de burger. Zorgverleners worden er niet gelukkig van als calamiteitenrapporten op het internet gaan circuleren en patiënten volgens mij ook niet. Meldingen aan de toezichthouder in de vliegtuigbranche mogen zelfs niet openbaar zijn, geen mens zou namelijk meer durven vliegen. Het ondermijnt het gerechtvaardigd vertrouwen dat iedere burger moet kunnen hebben in de wijze waarop de luchtvaart haar controlesystemen heeft ingericht.
Checks and balances
Als we willen dat calamiteiten meer worden gemeld, beter worden bestudeerd en een groter lerend effect hebben, is het zaak de checks and balances binnen zorginstellingen beter te laten functioneren. Dat betekent ook dat interne en externe toezichtsorganen hun rol ten opzichte van elkaar optimaal moeten invullen.
Als we het middel van transparantie willen inzetten om de zorg te verbeteren, zou het effectiever zijn als de IGZ en het ministerie duidelijker afspraken (laten) maken over wie wat toetst in de zorg. Daarnaast kunnen zij nu al geanonimiseerd de diverse zorgsectoren inzicht geven in wat kan worden geleerd van de calamiteiten die de afgelopen jaren zijn gemeld en onderzocht.

Skipr, 28 januari 2016
Er is een wildgroei ontstaan aan kwaliteitsregistraties en keurmerken. Dat kan anders, door kwaliteit niet langer te baseren op wantrouwen in elkaars toetsingssystemen, maar op vertrouwen en op goede afspraken tussen partijen over wie wat toetst.
Uit onderzoek van KPMG bleek zeer recent dat ziekenhuizen jaarlijks tientallen miljoenen euro’s uitgeven aan papierwerk. Eén van de redenen is dat ziekenhuizen gemiddeld deelnemen aan 45 kwaliteitsregistraties, negentien keurmerken en zeven patiëntervaringsonderzoeken. Eerder pleitte ik ervoor om landelijke afspraken te maken over wie wat toetst. Dat dit haalbaar is, licht ik hier toe.
Ondanks de bedoelingen van de Kwaliteitswet uit 1996 is er een wildgroei aan kwaliteitsregistraties en keurmerken ontstaan. De oorzaak hiervan is dat de afgelopen jaren veel actoren in de zorg hun eigen beoordelingssystemen zijn gaan ontwikkelen. Er was blijkbaar geen vertrouwen in elkaars toetsingskaders. Zo kregen we naast registraties, accreditaties en certificaten, ook bronzen-, zilveren-, en gouden keurmerken, zorgkaarten, indexen en kwaliteitsvensters van uiteenlopende partijen.
De oplossing ligt voor de hand: kwaliteit niet langer baseren op wantrouwen (in elkaars toetsingssystemen), maar op vertrouwen en op goede afspraken tussen partijen over wie wat toetst. Een stimulerende rol hierin moeten het ministerie en de IGZ spelen. Want onder andere doordat zij op dit vlak niet genoeg duidelijkheid hebben gegeven over de intentie van de Kwaliteitswet, ging het mis.
Paradoxaal effect
De Kwaliteitswet uit 1996 heeft een paradoxaal effect gehad. Hij was onder andere bedoeld om te dereguleren door allerlei bestaande regelgeving op het gebied van kwaliteit af te schaffen en te vervangen door meer algemene, kaderstellende voorschriften. Maar hij leidde alleen maar tot MEER regels. Dit komt doordat aan een belangrijk uitgangspunt van de wet geen gevolg is gegeven. In de wet werd de verantwoordelijkheid voor de kwaliteit van zorg neergelegd bij zorgaanbieders. Zij moesten verantwoorde zorg leveren en wat dat inhield moesten ze in overleg met vertegenwoordigers van patiënten/consumenten en verzekeraars vaststellen.
De sector werd hiermee zelf verantwoordelijk voor de kwaliteit van zorg en voor het realiseren van een toetsbaar en transparant kwaliteitsstelsel. De overheid zou dit stelsel van zelfregulering moeten beoordelen. Concreet hield dit in dat ministerie en Inspectie vooral moesten toezien op de manier waarop kwaliteitskaders tot stand kwamen en of er een gerechtvaardigd vertrouwen kon zijn in de wijze waarop die kaders werden ingevuld en in de uitvoering werden getoetst. Echter: onder meer doordat de overheid nauwelijks de rol van ’toetser van toetsingsmechanismen’ op zich heeft genomen, heeft wildgroei kunnen ontstaan.
Gerechtvaardigd vertrouwen
Wat nu? Een weg terug is denkbaar wanneer de overheid alsnog de partijen stimuleert afspraken te maken over ‘wie toetst wat?’, waarbij tegelijkertijd gelet wordt op het voorkomen van onnodige administratieve lasten. De overheid moet er immers voor zorgen dat het mechanisme van het leveren en beoordelen van kwaliteit functioneert. Wanneer je als consument in een vliegtuig stapt heb je het vertrouwen dat de kist gecontroleerd is en de vakbekwaamheid van de piloot is vastgesteld. Wanneer ik een ziekenhuis binnenloop ga ik ervan dat er controle- en verbetermechanismen zodanig werken dat ik een gerechtvaardigd vertrouwen kan hebben in de kwaliteit en de veiligheid van zorg.
De basis voor de Kwaliteitswet lag in de Leidschendamconferenties van 1989, 1990 en 1995. Bij die conferenties was vertrouwen, dat wil zeggen vertrouwen in elkaars intentie om het kwalitatief goede te doen, de leidraad. Naar dat vertrouwen moeten we weer terug. De landelijke organisaties van zorgaanbieders, patiënten-/consumenten en zorgverzekeraars (de bekende driehoek in de zorg) zouden opnieuw bij elkaar moeten gaan zitten om controlesystemen af te stemmen, waar mogelijk terug te dringen en de rol van de Inspectie helder te definiëren. Het belangrijkste daarbij is dat partijen elkaar wezenlijk inzicht geven in (de onderbouwing van) elkaars beoordelingssystemen, daar wederzijds ook iets van mogen vinden en vervolgens doublures in de feitelijke controle voorkomen. Wellicht dat we dan ook naar een situatie toe kunnen dat er een gezond evenwicht ontstaat tussen ‘kijken naar de papieren’ en ‘kijken in de pupillen’.
Skipr, 8 december 2014
Al jaren houdt de vraag mij bezig: Wie toetst Wat in de zorg? En in het verlengde hiervan: hoeveel documenten moet een zorginstelling produceren om aan zeer uiteenlopende instanties verschillende vormen van verantwoording af te leggen?
Ook zoek ik al jaren naar een gezaghebbende organisatie die de kapstok wil zijn waaraan het beantwoorden van deze vraag kan worden opgehangen. Van VWS, IGZ, brancheorganisaties tot mijn eigen politieke partij. Iedereen vindt overzicht en inzicht in Wie toetst Wat belangrijk, maar het daadwerkelijk oppakken van deze handschoen blijft achterwege.
26 wetten, 50 beleidsregels
- Wat toetst de overheid/IGZ? Het programma Thematische Wetsevaluatie concludeerde in 2013 dat het toezicht op de (kwaliteit van) zorg in 26 bijzondere wetten is geregeld en in 50 beleidsregels.
- Wat toetsen de instellingen zelf? Raad van Toezicht, Raad van Bestuur, intercollegiale toetsingsgremia, interne auditcommissie, klachtencommissie, MIP-commissie, calamiteitencommissie, etc..?
- Wat toetsen de beroepsorganisaties: registratie, visitatie, herregistraties, accreditatie bij- en nascholingen/ etc..?
- Wat toetsen de patiënten-/cliëntenorganisaties?
- Wat toetsen de zorgverzekeraars/-kantoren?
- Wat toetsen de gemeenten/wat gaan ze toetsen?
- Wat toetsen de externe bureaus? Wat houden keurmerken zoals HKZ/NIAZ/ISO in? En er zijn nog vele andere keurmerken: kindvriendelijk, seniorenvriendelijk, klantvriendelijk, klantveilig en uiteraard de keurmerken voor de behandeling van specifieke aandoeningen.
En wat wordt beoordeeld door vergelijkingssites ZorgKaartNederland.nl, ZorgKiezer.nl, de Ziekenhuischeck van de NVZ, Elsevier’s Beste Ziekenhuizen en niet te vergeten de AD Ziekenhuis Top 100?
Voor wie zijn ze bedoeld en op welke wijze worden de begrippen kwaliteit en verantwoorde zorg binnen al deze toetsingskaders gedefinieerd? Met andere woorden: hoe moeten we al deze kwaliteitsbronnen interpreteren? En tot slot is de vraag relevant hoe ze zich tot elkaar verhouden. Welke bomen horen bij welk bos?
Maak gebruik van Deming
Interessant zou zijn wanneer we alle kwaliteitsoordelen vergelijken met het aantal en de soort keurmerken in de luchtvaart, of met die voor garages en waterleidingvoorzieningen. Maar dit terzijde.
Wellicht dat met het voorstel waarmee ActiZ zeer recent kwam over het realiseren van een kwaliteitsimpuls in de verpleeghuiszorg, het eerste haakje van de kapstok is gevonden. Thema’s in het voorstel zijn: zelfreinigend vermogen door accreditatie van bestuurders en audits op de werkvloer plus een maatschappelijk debat door een onafhankelijke commissie over ‘wat is kwaliteit?’
Ik hoop wel dat deze commissie zelf de verbetercyclus van Deming gaat toepassen, zoals we dat ook van zorginstellingen verwachten. Dit betekent dat eerst wordt nagegaan wat met de invoering van de Kwaliteitswet zorginstellingen (1996) door overheid en maatschappelijk middenvelders werd beoogd. Hoe is het begrip kwaliteit de afgelopen decennia ingevuld? Wat werd onder een kwaliteitssysteem verstaan, wie kreeg welke verantwoordelijkheid toebedeeld, wat was de rol van cliëntenraden, wat die van de verzekeraar? Wat is goed gegaan, wat niet, en hoe zijn de afspraken en verantwoordelijkheden (ook met betrekking tot toetsingen) feitelijk ingevuld? Zo werd bijvoorbeeld in de Memorie van Toelichting op de Kwaliteitswet zorginstellingen opgenomen dat de IGZ toezicht houdt op de toetsingssystemen: ‘toezicht op toezicht’. Hebben de overheid en gezaghebbende organisaties hier een gat laten ontstaan waarop de keuringsindustrie gretig is ingesprongen?
Verpleeghuissector kan al beginnen
Het voordeel van alle ontwikkelingen in de afgelopen jaren is dat er nu een schat aan informatie is die gebruikt kan worden om daadwerkelijk op kwaliteit te sturen. De vraag is wie deze informatie zeeft en met welk doel.
Een mooi instrument is de wettelijke verplichting voor zorginstellingen om een calamiteit bij de inspectie te melden. Aan deze melding is namelijk de eis gekoppeld om volgens een bepaalde systematiek een oorzakenanalyse uit te voeren en verbeteringen door te voeren. In 2013 zijn binnen de ouderenzorg en thuiszorg 1.220 meldingen afgerond (bron: IGZ). Wellicht is het een idee om de oorzaken van al deze calamiteiten op geaggregeerd niveau te analyseren en na te gaan welke basisoorzaken aan het geheel ten grondslag hebben gelegen, opdat de totale sector verbeteringen kan doorvoeren
Andere belangrijke informatiebronnen voor de invulling van het begrip kwaliteit zijn de uitgevoerde cliëntenenquêtes binnen de instellingen, de tevredenheidonderzoeken onder medewerkers en de uitgevoerde certificeringstrajecten.
Zoals gezegd, aan bruikbare informatie ontbreekt het allerminst, maar wat nodig is is dat er landelijk heldere afspraken komen over wie wat toetst.
Skipr, 21 september 2014
De terminale thuiszorg is in gevaar. Nieuwsuur berichtte zondag dat de Belastingdienst een einde wil maken aan de inzet van zzp’ers voor deze zorg.
Uit de toelichting blijkt dat de Belastingdienst in de Kwaliteitswet zorginstellingen meent te lezen dat thuiszorgorganisaties geen zelfstandigen mogen inzetten. Hieruit blijkt helaas een totaal gebrek aan begrip van wat de Kwaliteitswet behelst.
Kwaliteitsbeleid
Deze wet verplicht zorginstellingen een kwaliteitsbeleid te voeren dat gericht is op het bewaken, beheersen en verbeteren van de kwaliteit van de zorg. Om die verantwoorde zorg te kunnen bieden, moet het werk goed georganiseerd worden met behulp van een kwaliteitssysteem. Dit is een methode die wordt gebruikt om de kwaliteit, ook die van de individuele zorgverleners, te bewaken, te beheersen en te verbeteren.
Drie eisen
De Kwaliteitswet stelt globale eisen en laat de invulling daarvan over aan de zorginstelling zelf. De drie belangrijkste eisen zijn:
- Instellingen moeten verantwoorde zorg leveren. Dat wil zeggen, zorg van een goed niveau en in ieder geval doeltreffend, doelmatig, patiëntgericht en afgestemd op de reële behoefte van de patiënt. De overheid laat verdere uitwerking van het begrip ‘verantwoorde zorg’ over aan de zorginstellingen, de verzekeraars en de organisaties van patiënten / consumenten.
- Deze verantwoorde zorg moet tot stand worden gebracht met bewust beleid.
- Om verantwoorde zorg te kunnen leveren, moet een instelling beschikken over voldoende en capabele zorgverleners én het juiste materieel. Dat betekent onder meer dat de hulpverleners de juiste opleiding moeten hebben en zich regelmatig laten bijscholen. Ook worden BIG- en/of beroepsregistraties vereist.
Gebruikelijk
Op geen enkele wijze blijkt uit de Kwaliteitswet dat zorginstellingen niet met zelfstandigen zouden mogen werken. Integendeel: het werken met zelfstandigen is in de zorg juist heel gebruikelijk, kijk alleen al naar de ziekenhuizen. Vele artsen werken als vrijgevestigde in een maatschap en zijn niet in dienst van het ziekenhuis.
Een dienstverband is niet de enige manier om de kwaliteit van de zorgverleners te borgen. Zorginstellingen hebben tal van manieren om de kwaliteit van hun ‘onderaannemers’ te controleren en te garanderen. Hier worden de principes van ketenkwaliteit toegepast. Er is geen enkele reden om aan te nemen dat thuiszorginstellingen op deze regel een uitzondering zijn.
Merkwaardig
In dit licht is de verklaring die de ministeries van Financiën, Volksgezondheid en Sociale Zaken uitbrachten uiterst merkwaardig. Zij verklaren ‘achter het huidige beleid te staan’, maar bereid te zijn om knelpunten op te lossen. Als met het huidige beleid ook de Kwaliteitswet wordt bedoeld, is er geen reden om zzp’ers in de zorg aan te pakken. In 2013 is er in opdracht van het Ministerie van VWS zelfs een keurmerk voor zzpers in de thuiszorg ontwikkeld.



 stuur door
stuur door
 website maken
website maken