blogs Skipr

Skipr, 16 april 2018
Op maandag 9 april sloeg ik de Volkskrant open: Kabinet neemt regie terug over zorgkosten. “Is het nu gedaan met de marktwerking?”, dacht ik.
Daar ging het bericht niet over. Het probleem is dat het Zorginstituut Nederland (ZIN) bij de ontwikkeling van de kwaliteitsstandaarden voor de verpleeghuissector de financiers niet had betrokken. De kosten van de uitwerking van de nieuwe standaarden blijken nu een groot probleem te zijn.
Sinds medio jaren negentig werden de eerste terugtredende bewegingen van de overheid concreet. Kwaliteitsstandaarden werden in principe door de drie zorgmarktpartijen opgesteld: aanbieders van zorg, patiëntenorganisaties en financiers. Afhankelijk van de sector wordt onder financiers verstaan: zorgverzekeraars, zorgkantoren en/of gemeenten. Het Zorginstituut organiseert sinds 2014 de ontwikkeling van zorgstandaarden door betrokken partijen en registreert deze.
Vragen
Vragen die het bericht oproept, zijn: waarom waren de financiers niet betrokken? Waarom heeft de overheid haar rol niet gepakt als toezichthouder van het speelveld van de zorgmarkt? Hierin heeft overigens de Nederlandse Zorgautoriteit (NZa) een wettelijke taak. De NZa stelt zich tot doel om toegankelijke, betaalbare en goede gezondheidszorg voor iedereen te bevorderen. Had ook dit instituut geen rol in het bewaken dat alle marktpartijen aan tafel zaten? En zijn de kwaliteitsstandaarden ‘over de top’? Gaat het om meer zorg dan waar ouderen in een beschaafd land recht op hebben? Welke standaarden zijn niet te financieren of is aan elke verpleeghuisbewoner een personal hardloop coach en sauna met bubbelbad toegezegd?
En: klopt het eigenlijk wel dat de financiers niet betrokken waren? Op de website van het ZIN valt te lezen dat de zorgkantoren in de stuurgroep Kwaliteitskader Verpleeghuiszorg waren vertegenwoordigd. Ook is in 2016 een consultatiedocument aangeboden aan Zorgverzekeraars Nederland. Dus hoe zit dat nu eigenlijk?
Wrange aanleiding
De aanleiding om de regie over zorgkosten terug te nemen is wel een beetje wrang. Verpleeghuissector en patiëntenorganisaties hebben te ‘hoge’ kwaliteitsstandaarden vastgesteld. Er zijn betere redenen te noemen om de regie over de zorgkosten terug te nemen en dan niet alleen over de kosten van de verpleeghuizen. Die redenen zijn:
- De ondoorzichtige en complexe financiering van de zorg. Hierdoor is niet te achterhalen wat de belangrijkste oorzaken zijn van de kostenstijgingen. Want voor de zorg geldt niet altijd: gedeclareerd = geconsumeerd. De ondoorzichtigheid is zo groot dat we misschien wel in dezelfde luchtbel terechtkomen als de financiële sector indertijd. Wat in de bankensector is gebeurd is ook aan de orde in de zorg: complexe financiële systemen kunnen leiden tot afwenteling van kosten en risico’s.
- Het feit dat in de zorg geen sprake kan zijn van marktwerking omdat niet voldaan kan worden aan elementaire marktprincipes zoals 1) via prijzen streven naar evenwicht tussen vraag en aanbod 2) vrije toegang tot de markt 3) iedereen die over dezelfde informatie beschikt en 4) geen ingrijpen door een derde partij.
Vrije markt versus gereguleerde markt
Nu is er voor de zorgsector gekozen voor gereguleerde marktwerking. Verstaan alle beleidsmakers en bestuurders in de zorg hetzelfde onder gereguleerd? Volgens mij valt onder gereguleerd in ieder geval niet dat de overheid meteen de regie overneemt wanneer de veldpartijen ’te dure’ kwaliteitsstandaarden hebben afgesproken. Dit getuigt van weinig vertrouwen in de spelers in de zorgmarkt. Mijn idee zou zijn eerst met betrokkenen om de tafel te gaan zitten en te bespreken waar de verwachtingen ten onrechte te hoog zijn uitgevallen.
Is het overigens niet beter om, voordat er weer wordt gesproken over ongewenste kostenstijging van de verpleeghuiszorg, eerst het totale financieringsstelsel en de uitvoering van gereguleerde marktwerking onder de loep te nemen? Dit kan door terug te keren naar de uitgangspunten die aan de gereguleerde marktwerking ten grondslag lagen. En meer specifiek door:
- Na te gaan wat de politiek met marktwerking hoopte te bereiken.
- Te onderzoeken hoe de verantwoordelijkheden waren vastgelegd in de tijd dat gereguleerde marktwerking werd ingevoerd.
- Helder te definiëren wat onder gereguleerd wordt verstaan. Waar liggen de vrijheden van de markt en waar eindigen die?
- De rollen van de zelfstandige bestuursorganen NZa en ZIN te verhelderen,
- Een vergelijking te maken tussen de inhoud van de declaraties van de zorgaanbieders en de feitelijke consumptie van de burger. Waar gaan de premiegelden (Zvw en Wlz) precies naar toe? Dit om juiste informatie te verzamelen over de feitelijke oorzaken van de kostenstijging in de zorg.
Het gedoe rond de financiering van de kwaliteitsstandaarden, toont aan dat het speelveld van de zorgmarkt inadequaat functioneert. Het lijkt er op alsof de scheidsrechter te lang in de kleedkamer heeft gezeten.
Skipr, 29 januari 2018
In het voorjaar van 2017 bracht de Nederlandse Vereniging van Banken (NVB) een interessante notitie uit over de financiering van de zorg. Hierin staat dat banken in de zorg ruim 20 miljard euro aan leningen hebben uitstaan. En in het novembernummer van Arts en Auto las ik dat van de bedrijven die op de zorgmarkt actief zijn, de banken qua winstmarge relatief gezien het meest verdienen aan de zorg.
In het rapport van de NVB wordt de inrichting van het zorgveld als volgt weergegeven:
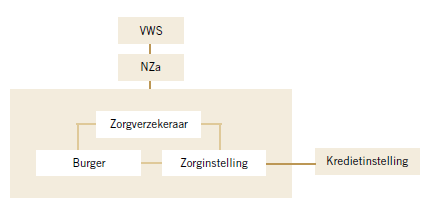
De banken staan buiten het eigenlijke speelveld van de zorg. De vraag is of dit terecht is. Banken konden vroeger leningen onbezorgd verstrekken in de wetenschap dat de kosten van zorginstellingen werden vergoed door de collectieve systematiek van verzekeringen en AWBZ.
Vanaf 2006 is sprake van prestatiebekostiging en vergoeden de verzekeraars pas achteraf volledig de integrale kostprijzen. Hierdoor is de liquiditeitspositie van zorginstellingen ten opzichte van tien jaar geleden drastisch veranderd. De zorgaanbieders krijgen wel voorschotten, maar dat is vaak niet voldoende om een goede liquiditeitspositie te handhaven. Dus rest de zorgaanbieders niets anders dan het geld dat ze nog moeten ontvangen van de zorgverzekeraars te lenen bij de bank, uiteraard tegen betaling van rente. Door deze ‘financiële wachttijd’ lekt veel premiegeld weg naar de banken. Daarnaast is een groot aantal zorginstellingen bij de banken onder ‘bijzonder beheer’ komen te staan, wat een eufemisme is voor verscherpt financieel toezicht.
Bank als beleidsbeïnvloeder
De banken zijn feitelijk als vierde speler tot het speelveld van de zorg toegetreden. Ze verstrekken leningen, oefenen toezicht uit, hebben wensen en stellen eisen. En bovendien is er door de banken een criterium bij gekomen waardoor actoren in de zorg zich laten leiden: niet alleen moet de zorg voldoen aan eisen van kwaliteit en doelmatigheid, ook geldt voor veel zorginstellingen de focus op de eis van rentabiliteit. Immers, de leningen moeten wel tijdig en met rente worden terugbetaald. Door deze ontwikkeling oefenen de banken een steeds grotere invloed uit op de bedrijfsvoering van zorginstellingen. En hoe meer leningen worden verstrekt en hoe meer instellingen onder ‘bijzonder beheer’ komen te staan, hoe groter die invloed wordt.
Waar kijken de banken naar als ze erop toezien of het geleende geld wel terugkomt? Uiteraard in de eerste plaats naar de cashflow en solvabiliteit van een zorginstelling. Maar al snel reikt hun interesse verder. Banken kijken tegenwoordig naar de bedrijfseconomische ratio’s, de strategische keuzes die zorginstellingen maken en zelfs naar de geloofspapieren van de managers en de toezichthouders die worden benoemd. Ik citeer een uitspraak van Annerie Vreugdehil van de ING tijdens een Executive Seminar in 2014 over de rol van haar bank in de zorg: “We kijken naar een groot aantal zaken. Hoe zijn de overlevingskansen op de lange termijn, is er overcapaciteit, wat is de strategische positie, hoe ziet het toekomstperspectief er uit? We kijken ook naar de kwaliteit van het leiderschap bij het management en bestuur. Hoe gaan ze om met de veranderingen, zijn ze daadkrachtig genoeg?”
Het moge duidelijk zijn dat zodra het ‘bijzonder beheer’ wat langer duurt (bijvoorbeeld bij grote zorginstellingen met een veelheid aan doelgroepen, uitvoeringslocaties en financiers), de greep van de bank sterker wordt. Een knappe bestuurder die onder de druk van verplichte financiële rapportages, verbeterplannen en voortgangsgesprekken nog de cliënt en zijn noden centraal weet te houden.
Wetten
Voor het toezicht op zorgverzekeraars gelden een aantal wetten zoals de Zorgverzekeringswet (Zvw), de Wet marktordening gezondheidszorg (Wmg) en ook de Wet op het financieel toezicht (Wft). Verzekeraars moeten zich behoedzaam binnen het zorgveld bewegen en hun keuzes gedegen verantwoorden.
Het feit dat de banken actief hun invloed doen gelden op het zorgveld, roept de vraag op hoe de NZa kijkt naar de rolvervulling door de banken binnen de zorgsector. Sporen de doelen die de banken nastreven met de missie van zorginstellingen? Komen de eisen op het vlak van rentabiliteit niet in conflict met zorginhoudelijke keuzes? En is de voorkeur voor bestuurders die ‘in control zijn’ voldoende in overeenstemming met de behoefte aan inhoudelijk betrokken en kritische managers en toezichthouders? Wie ziet toe op de banken in hun hoedanigheid als zorgfinancier?
Maatschappelijk verantwoord
Volgens mij zou het van tweeën één moeten zijn: ofwel banken worden beschouwd als actoren binnen het zorgveld en moeten zich net zo maatschappelijk verantwoord gedragen als verzekeraars. Ofwel de banken blijven buiten dit veld en zorginstellingen lenen het geld dat ze nodig hebben elders, bijvoorbeeld bij de zorgverzekeraars of bij een landelijk fonds. Een keuze om banken buiten de bedrijfsvoering van het zorgveld te houden betekent dat voorkomen wordt dat premiegeld ‘weglekt’ en dat de prestaties van zorginstellingen en hun bestuurders steeds meer op basis van de haalbaarheid van bedrijfsplannen, rendementsprognoses en current ratio’s beoordeeld worden.
Skipr, 14 juni 2016
Een aantal weken geleden kondigde minister Schippers aan dat calamiteitenrapporten openbaar moeten worden gemaakt. Vier redenen waarom dat niet nodig is.
Op 24 april 2016 stond op Skipr.nl Inspectie weet niet hoeveel calamiteiten gemeld worden. Uit een NOS-enquête bleken het er 990 te zijn, uitsluitend meldingen door ziekenhuizen. Inspecteur-generaal Van Diemen gaf als reden voor het niet-verstrekken van de gegevens, dat ze vreesde dat wanneer onjuiste informatie naar buiten zou gaan, ziekenhuizen niet meer bereid zijn te melden.
Koerswijziging
Het is opmerkelijk dat zes weken later de minister een pleidooi houdt voor het openbaar maken van calamiteiten. De minister wil dat de rapporten op het internet worden geplaatst. Tegelijkertijd meldt zij dat artsen meteen geschorst moeten kunnen worden. Ook wil de minister de definitie van een calamiteit herzien. Want, zo stelt ze, niet alle calamiteiten worden gemeld omdat de definitie niet duidelijk is.
In deze discussie lopen veel zaken door elkaar heen. De rode lijn is duidelijk: als niet wordt gemeld waar dit wel zou moeten, kunnen zorginstellingen niet van elkaar leren. De vraag is nu: wordt dit probleem opgelost wanneer de calamiteitenrapporten openbaar worden gemaakt?
Calamiteiten moeten al sinds 2005 onverwijld worden gemeld. Als een calamiteit ten onrechte niet wordt gemeld en de IGZ dat ontdekt, kan zij een bestuurlijke boete opleggen. Interessante informatie zou zijn het aantal keren dat er sprake was van een bestuurlijke boete en er dus ten onrechte niet werd gemeld. En, of het niet melden inderdaad te maken had met een onjuiste interpretatie van de definitie.
Leren kunnen we nu ook al
Aan de wettelijke verplichting om te melden zijn heldere eisen gekoppeld. Er moet een gedegen oorzakenanalyse worden uitgevoerd en er moeten maatregelen worden genomen om herhaling te voorkomen. In 2013 registreerde de IGZ 1.500 meldingen in de specialistische somatische zorg (bron IGZ). Deze meldingen kunnen dus op geaggregeerd niveau worden geanalyseerd om na te gaan welke basisoorzaken aan de calamiteiten ten grondslag lagen. Wanneer dat op dit moment niet gestructureerd gebeurt, waarom zou dat dan straks beter gaan? Pas als deze analyses worden uitgevoerd en de opbrengsten binnen de diverse zorgsectoren bekend zijn gemaakt, kan serieus worden beoordeeld of er door instellingen inderdaad niet wordt geleerd van ‘fouten’ van anderen.
Conceptuele verwarring
Minister Schippers lijkt twee zaken door elkaar te halen: disfunctionerende artsen en calamiteiten. Door in één adem de termen ‘’calamiteit’’ en ‘’schorsen”’ te gebruiken, lijkt de minister te doelen op disfunctionerende artsen. Het feit dat een arts disfunctioneert kan een oorzaak zijn van een calamiteit. Dat hoeft echter niet, integendeel. Meestal heeft een calamiteit meerdere oorzaken. Bij analyses van calamiteiten gaat het juist niet om de schuldvraag, in tegenstelling tot straf- en tuchtrecht. Jammer dat minister en IGZ hier niet op teruggrijpen in de discussie.
Verkeerde focus
De Leidraad Meldingen van de IGZ is in alle opzichten heel bruikbaar. De verantwoordelijkheid om onderzoek te doen, alle betrokkenen te horen en aantoonbare verbetermaatregelen te nemen, ligt bij de zorginstelling. De uitkomsten worden voorgelegd aan de IGZ. Ik denk dat degenen die bij deze heldere en veilige beleidslijn nog niet wilden melden bij openbaarmaking weinig reden zullen zien om dat wel te doen. Waar de focus eerst lag bij oplossingen en bij de processen in de zorg, dreigt die nu te komen bij blaming en shaming. Voor de media zullen de rapporten die openbaar worden een welkome bron van nieuws zijn. Maar komt er straks nog iets terecht van structurele verbeterprocessen?
Het vertrouwen van de burger
Waar gewerkt wordt, worden fouten gemaakt. Weinig organisaties vinden het prettig om open voor fouten uit te komen. Er staat veel op het spel: prestige en het vertrouwen van de burger. Zorgverleners worden er niet gelukkig van als calamiteitenrapporten op het internet gaan circuleren en patiënten volgens mij ook niet. Meldingen aan de toezichthouder in de vliegtuigbranche mogen zelfs niet openbaar zijn, geen mens zou namelijk meer durven vliegen. Het ondermijnt het gerechtvaardigd vertrouwen dat iedere burger moet kunnen hebben in de wijze waarop de luchtvaart haar controlesystemen heeft ingericht.
Checks and balances
Als we willen dat calamiteiten meer worden gemeld, beter worden bestudeerd en een groter lerend effect hebben, is het zaak de checks and balances binnen zorginstellingen beter te laten functioneren. Dat betekent ook dat interne en externe toezichtsorganen hun rol ten opzichte van elkaar optimaal moeten invullen.
Als we het middel van transparantie willen inzetten om de zorg te verbeteren, zou het effectiever zijn als de IGZ en het ministerie duidelijker afspraken (laten) maken over wie wat toetst in de zorg. Daarnaast kunnen zij nu al geanonimiseerd de diverse zorgsectoren inzicht geven in wat kan worden geleerd van de calamiteiten die de afgelopen jaren zijn gemeld en onderzocht.

Skipr, 28 januari 2016
Er is een wildgroei ontstaan aan kwaliteitsregistraties en keurmerken. Dat kan anders, door kwaliteit niet langer te baseren op wantrouwen in elkaars toetsingssystemen, maar op vertrouwen en op goede afspraken tussen partijen over wie wat toetst.
Uit onderzoek van KPMG bleek zeer recent dat ziekenhuizen jaarlijks tientallen miljoenen euro’s uitgeven aan papierwerk. Eén van de redenen is dat ziekenhuizen gemiddeld deelnemen aan 45 kwaliteitsregistraties, negentien keurmerken en zeven patiëntervaringsonderzoeken. Eerder pleitte ik ervoor om landelijke afspraken te maken over wie wat toetst. Dat dit haalbaar is, licht ik hier toe.
Ondanks de bedoelingen van de Kwaliteitswet uit 1996 is er een wildgroei aan kwaliteitsregistraties en keurmerken ontstaan. De oorzaak hiervan is dat de afgelopen jaren veel actoren in de zorg hun eigen beoordelingssystemen zijn gaan ontwikkelen. Er was blijkbaar geen vertrouwen in elkaars toetsingskaders. Zo kregen we naast registraties, accreditaties en certificaten, ook bronzen-, zilveren-, en gouden keurmerken, zorgkaarten, indexen en kwaliteitsvensters van uiteenlopende partijen.
De oplossing ligt voor de hand: kwaliteit niet langer baseren op wantrouwen (in elkaars toetsingssystemen), maar op vertrouwen en op goede afspraken tussen partijen over wie wat toetst. Een stimulerende rol hierin moeten het ministerie en de IGZ spelen. Want onder andere doordat zij op dit vlak niet genoeg duidelijkheid hebben gegeven over de intentie van de Kwaliteitswet, ging het mis.
Paradoxaal effect
De Kwaliteitswet uit 1996 heeft een paradoxaal effect gehad. Hij was onder andere bedoeld om te dereguleren door allerlei bestaande regelgeving op het gebied van kwaliteit af te schaffen en te vervangen door meer algemene, kaderstellende voorschriften. Maar hij leidde alleen maar tot MEER regels. Dit komt doordat aan een belangrijk uitgangspunt van de wet geen gevolg is gegeven. In de wet werd de verantwoordelijkheid voor de kwaliteit van zorg neergelegd bij zorgaanbieders. Zij moesten verantwoorde zorg leveren en wat dat inhield moesten ze in overleg met vertegenwoordigers van patiënten/consumenten en verzekeraars vaststellen.
De sector werd hiermee zelf verantwoordelijk voor de kwaliteit van zorg en voor het realiseren van een toetsbaar en transparant kwaliteitsstelsel. De overheid zou dit stelsel van zelfregulering moeten beoordelen. Concreet hield dit in dat ministerie en Inspectie vooral moesten toezien op de manier waarop kwaliteitskaders tot stand kwamen en of er een gerechtvaardigd vertrouwen kon zijn in de wijze waarop die kaders werden ingevuld en in de uitvoering werden getoetst. Echter: onder meer doordat de overheid nauwelijks de rol van ’toetser van toetsingsmechanismen’ op zich heeft genomen, heeft wildgroei kunnen ontstaan.
Gerechtvaardigd vertrouwen
Wat nu? Een weg terug is denkbaar wanneer de overheid alsnog de partijen stimuleert afspraken te maken over ‘wie toetst wat?’, waarbij tegelijkertijd gelet wordt op het voorkomen van onnodige administratieve lasten. De overheid moet er immers voor zorgen dat het mechanisme van het leveren en beoordelen van kwaliteit functioneert. Wanneer je als consument in een vliegtuig stapt heb je het vertrouwen dat de kist gecontroleerd is en de vakbekwaamheid van de piloot is vastgesteld. Wanneer ik een ziekenhuis binnenloop ga ik ervan dat er controle- en verbetermechanismen zodanig werken dat ik een gerechtvaardigd vertrouwen kan hebben in de kwaliteit en de veiligheid van zorg.
De basis voor de Kwaliteitswet lag in de Leidschendamconferenties van 1989, 1990 en 1995. Bij die conferenties was vertrouwen, dat wil zeggen vertrouwen in elkaars intentie om het kwalitatief goede te doen, de leidraad. Naar dat vertrouwen moeten we weer terug. De landelijke organisaties van zorgaanbieders, patiënten-/consumenten en zorgverzekeraars (de bekende driehoek in de zorg) zouden opnieuw bij elkaar moeten gaan zitten om controlesystemen af te stemmen, waar mogelijk terug te dringen en de rol van de Inspectie helder te definiëren. Het belangrijkste daarbij is dat partijen elkaar wezenlijk inzicht geven in (de onderbouwing van) elkaars beoordelingssystemen, daar wederzijds ook iets van mogen vinden en vervolgens doublures in de feitelijke controle voorkomen. Wellicht dat we dan ook naar een situatie toe kunnen dat er een gezond evenwicht ontstaat tussen ‘kijken naar de papieren’ en ‘kijken in de pupillen’.
Skipr, 8 december 2014
Al jaren houdt de vraag mij bezig: Wie toetst Wat in de zorg? En in het verlengde hiervan: hoeveel documenten moet een zorginstelling produceren om aan zeer uiteenlopende instanties verschillende vormen van verantwoording af te leggen?
Ook zoek ik al jaren naar een gezaghebbende organisatie die de kapstok wil zijn waaraan het beantwoorden van deze vraag kan worden opgehangen. Van VWS, IGZ, brancheorganisaties tot mijn eigen politieke partij. Iedereen vindt overzicht en inzicht in Wie toetst Wat belangrijk, maar het daadwerkelijk oppakken van deze handschoen blijft achterwege.
26 wetten, 50 beleidsregels
- Wat toetst de overheid/IGZ? Het programma Thematische Wetsevaluatie concludeerde in 2013 dat het toezicht op de (kwaliteit van) zorg in 26 bijzondere wetten is geregeld en in 50 beleidsregels.
- Wat toetsen de instellingen zelf? Raad van Toezicht, Raad van Bestuur, intercollegiale toetsingsgremia, interne auditcommissie, klachtencommissie, MIP-commissie, calamiteitencommissie, etc..?
- Wat toetsen de beroepsorganisaties: registratie, visitatie, herregistraties, accreditatie bij- en nascholingen/ etc..?
- Wat toetsen de patiënten-/cliëntenorganisaties?
- Wat toetsen de zorgverzekeraars/-kantoren?
- Wat toetsen de gemeenten/wat gaan ze toetsen?
- Wat toetsen de externe bureaus? Wat houden keurmerken zoals HKZ/NIAZ/ISO in? En er zijn nog vele andere keurmerken: kindvriendelijk, seniorenvriendelijk, klantvriendelijk, klantveilig en uiteraard de keurmerken voor de behandeling van specifieke aandoeningen.
En wat wordt beoordeeld door vergelijkingssites ZorgKaartNederland.nl, ZorgKiezer.nl, de Ziekenhuischeck van de NVZ, Elsevier’s Beste Ziekenhuizen en niet te vergeten de AD Ziekenhuis Top 100?
Voor wie zijn ze bedoeld en op welke wijze worden de begrippen kwaliteit en verantwoorde zorg binnen al deze toetsingskaders gedefinieerd? Met andere woorden: hoe moeten we al deze kwaliteitsbronnen interpreteren? En tot slot is de vraag relevant hoe ze zich tot elkaar verhouden. Welke bomen horen bij welk bos?
Maak gebruik van Deming
Interessant zou zijn wanneer we alle kwaliteitsoordelen vergelijken met het aantal en de soort keurmerken in de luchtvaart, of met die voor garages en waterleidingvoorzieningen. Maar dit terzijde.
Wellicht dat met het voorstel waarmee ActiZ zeer recent kwam over het realiseren van een kwaliteitsimpuls in de verpleeghuiszorg, het eerste haakje van de kapstok is gevonden. Thema’s in het voorstel zijn: zelfreinigend vermogen door accreditatie van bestuurders en audits op de werkvloer plus een maatschappelijk debat door een onafhankelijke commissie over ‘wat is kwaliteit?’
Ik hoop wel dat deze commissie zelf de verbetercyclus van Deming gaat toepassen, zoals we dat ook van zorginstellingen verwachten. Dit betekent dat eerst wordt nagegaan wat met de invoering van de Kwaliteitswet zorginstellingen (1996) door overheid en maatschappelijk middenvelders werd beoogd. Hoe is het begrip kwaliteit de afgelopen decennia ingevuld? Wat werd onder een kwaliteitssysteem verstaan, wie kreeg welke verantwoordelijkheid toebedeeld, wat was de rol van cliëntenraden, wat die van de verzekeraar? Wat is goed gegaan, wat niet, en hoe zijn de afspraken en verantwoordelijkheden (ook met betrekking tot toetsingen) feitelijk ingevuld? Zo werd bijvoorbeeld in de Memorie van Toelichting op de Kwaliteitswet zorginstellingen opgenomen dat de IGZ toezicht houdt op de toetsingssystemen: ‘toezicht op toezicht’. Hebben de overheid en gezaghebbende organisaties hier een gat laten ontstaan waarop de keuringsindustrie gretig is ingesprongen?
Verpleeghuissector kan al beginnen
Het voordeel van alle ontwikkelingen in de afgelopen jaren is dat er nu een schat aan informatie is die gebruikt kan worden om daadwerkelijk op kwaliteit te sturen. De vraag is wie deze informatie zeeft en met welk doel.
Een mooi instrument is de wettelijke verplichting voor zorginstellingen om een calamiteit bij de inspectie te melden. Aan deze melding is namelijk de eis gekoppeld om volgens een bepaalde systematiek een oorzakenanalyse uit te voeren en verbeteringen door te voeren. In 2013 zijn binnen de ouderenzorg en thuiszorg 1.220 meldingen afgerond (bron: IGZ). Wellicht is het een idee om de oorzaken van al deze calamiteiten op geaggregeerd niveau te analyseren en na te gaan welke basisoorzaken aan het geheel ten grondslag hebben gelegen, opdat de totale sector verbeteringen kan doorvoeren
Andere belangrijke informatiebronnen voor de invulling van het begrip kwaliteit zijn de uitgevoerde cliëntenenquêtes binnen de instellingen, de tevredenheidonderzoeken onder medewerkers en de uitgevoerde certificeringstrajecten.
Zoals gezegd, aan bruikbare informatie ontbreekt het allerminst, maar wat nodig is is dat er landelijk heldere afspraken komen over wie wat toetst.
Skipr, 21 september 2014
De terminale thuiszorg is in gevaar. Nieuwsuur berichtte zondag dat de Belastingdienst een einde wil maken aan de inzet van zzp’ers voor deze zorg.
Uit de toelichting blijkt dat de Belastingdienst in de Kwaliteitswet zorginstellingen meent te lezen dat thuiszorgorganisaties geen zelfstandigen mogen inzetten. Hieruit blijkt helaas een totaal gebrek aan begrip van wat de Kwaliteitswet behelst.
Kwaliteitsbeleid
Deze wet verplicht zorginstellingen een kwaliteitsbeleid te voeren dat gericht is op het bewaken, beheersen en verbeteren van de kwaliteit van de zorg. Om die verantwoorde zorg te kunnen bieden, moet het werk goed georganiseerd worden met behulp van een kwaliteitssysteem. Dit is een methode die wordt gebruikt om de kwaliteit, ook die van de individuele zorgverleners, te bewaken, te beheersen en te verbeteren.
Drie eisen
De Kwaliteitswet stelt globale eisen en laat de invulling daarvan over aan de zorginstelling zelf. De drie belangrijkste eisen zijn:
- Instellingen moeten verantwoorde zorg leveren. Dat wil zeggen, zorg van een goed niveau en in ieder geval doeltreffend, doelmatig, patiëntgericht en afgestemd op de reële behoefte van de patiënt. De overheid laat verdere uitwerking van het begrip ‘verantwoorde zorg’ over aan de zorginstellingen, de verzekeraars en de organisaties van patiënten / consumenten.
- Deze verantwoorde zorg moet tot stand worden gebracht met bewust beleid.
- Om verantwoorde zorg te kunnen leveren, moet een instelling beschikken over voldoende en capabele zorgverleners én het juiste materieel. Dat betekent onder meer dat de hulpverleners de juiste opleiding moeten hebben en zich regelmatig laten bijscholen. Ook worden BIG- en/of beroepsregistraties vereist.
Gebruikelijk
Op geen enkele wijze blijkt uit de Kwaliteitswet dat zorginstellingen niet met zelfstandigen zouden mogen werken. Integendeel: het werken met zelfstandigen is in de zorg juist heel gebruikelijk, kijk alleen al naar de ziekenhuizen. Vele artsen werken als vrijgevestigde in een maatschap en zijn niet in dienst van het ziekenhuis.
Een dienstverband is niet de enige manier om de kwaliteit van de zorgverleners te borgen. Zorginstellingen hebben tal van manieren om de kwaliteit van hun ‘onderaannemers’ te controleren en te garanderen. Hier worden de principes van ketenkwaliteit toegepast. Er is geen enkele reden om aan te nemen dat thuiszorginstellingen op deze regel een uitzondering zijn.
Merkwaardig
In dit licht is de verklaring die de ministeries van Financiën, Volksgezondheid en Sociale Zaken uitbrachten uiterst merkwaardig. Zij verklaren ‘achter het huidige beleid te staan’, maar bereid te zijn om knelpunten op te lossen. Als met het huidige beleid ook de Kwaliteitswet wordt bedoeld, is er geen reden om zzp’ers in de zorg aan te pakken. In 2013 is er in opdracht van het Ministerie van VWS zelfs een keurmerk voor zzpers in de thuiszorg ontwikkeld.




 stuur door
stuur door website maken
website maken